سیفلیس یا سفلیس Syphilis نوعی بیماری آمیزشی است که از باکتری ترپونما پالیدوم ناشی میشود. راه اصلی انتقال سیفلیس تماس جنسی است؛ همچنین میتواند در دوران بارداری یا هنگام زایمان از مادر به جنین منتقل شود و منجر به سیفلیس مادرزادی گردد. در زبان فارسی این بیماری کوفت نیر نامده میشود. نگرانی روز افزون در این مورد است که سفلیس احتمال انتقال ( ایدز ) را 5-3 برابر افزایش می دهد.
سیفلیس معمولاً با زخمهای بدون درد روی اندام تناسلی یا در دهان یا مقعد شروع میشود. به این فاز عفونت اولیه گفته میشود. پس از این مرحله باکتریها میتوانند تا سالها در بدن به صورت نهفته و غیرفعال باقی بمانند و سالها بعد دوباره فعال شده و موجب بیماریزایی شوند. تشخیص بیماری معمولاً از طریق آزمایش خون انجام میشود؛ البته باکتریها را نیز میتوان با میکروسکوپ مشاهده کرد. سیفلیس را میتوان به طور موثری با آنتیبیوتیکها به خصوص با تزریق عضلانی پنیسیلین جی (که برای سیفلیس عصبی به صورت داخل وریدی تجویز میشود) یا باسفتریاکسون درمان کرد و در مورد کسانی که حساسیت شدید به پنیسیلین دارند، میتوان از داکسی سایکلین دهانی یا آزیترومایسین استفاده کرد.
پرهیز از تماس فیزیکی با شخص مبتلا و همچنین استفاده صحیح از کاندوم در کاهش خطر انتقال سیفلیس موثر است. همچنین پرهیز از استفاده موادی از قبیل نوشیدنیهای الکلی و سایر موادی که موجب افزایش رفتارهای جنسی پرخطر میشوند، جهت پیشگیری از بیماری توصیه میشود. اگرچه در دهه ۱۹۴۰ به دنبال استفاده گسترده از پنیسیلین میزان ابتلا به سیفلیس کاهش چشمگیری داشت، اما پس از آغاز هزاره سوم در بسیاری از کشورها میزان ابتلا افزایش یافته است. در مبتلایان به سیفلیس، به دلیل وجود زخمهایی روی آلت تناسلی و یا لب و زبان احتمال آلودگی با ویروس HIV در طی تماس جنسی افزایش مییابد.
علائم و نشانه های بیماری در مرد و زن یکسان است و به سـختی قابـلتشخیص است و 3 ماه پـس از مقاربـت جنسـی بـا افـراد آلـوده ظـاهرمی شود. سیفلیس مراحل متعـددی دارد. مراحـل اولیـه و ثانویـه بسـیارعفونی و واگیر است .
سیفلیس میتواند در یکی از این چهار مرحله ظاهر شود: اولیه، ثانویه، نهفته، و سوم و همچنین میتواند به صورت مادرزادی باشد به خاطر علایم متنوع این بیماری آن را «مقلد بزرگ» نامید.
علائم سفلیس چیست؟
1- علائم سیفلیس در مرحله اول
یک یـا چنـد زخـم بـدون درد در محـل ورود بـاکتری بـه بـدن ظـاهرمی شود. به طور متوسط این زخم هـا پـس از 21 روز ظـاهر مـی شـود.
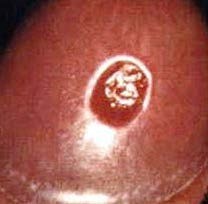
ممکن است اصلاً به زخم ها توجه نکنید. این زخم ها در هر جای بـدنممکن است ظاهرمی شوند اما عمدتاً در:
- فرج ( لب های مهبلی کلیتوریس و اطراف منفذ پیشابراه)
- سرویکس ( گردن رحم ) در زنان و روی آلت تناسلی مردان
- اطراف مخرج و دهان در هر دو جنس
این زخم ها بسیار واگیر و مسری بوده در حتی بدون درمان نیز طی 6 – 2 هفتـه خود به خود بهبود می یابند اما بیماری در صورت عدم درمان بهبود نیافته و وارد فاز دوم می شود. بنابراین بسیار مهم است که هر چه سریعتر درمان انجام شود.
سیفلیس اولیه نوعاً از طریق ارتباط مستقیم جنسی با زخمهای عفونی شخص دیگر عارض میشود.تقریباً ۳ تا ۹۰ روز بعد از اولین ارتباط (به طور متوسط ۲۱ روز) یک زخم پوستی که آن را شانکر مینامند در قسمت تماس ظاهر میشود این زخم معمولاً (در ۴۰٪ موارد) از نوع زخم سفت، بدون درد و خارشی بر روی پوست و دارای ظاهری تمیز و حاشیههایی برجسته در اندازهای بین ۰٫۳ تا ۳٫۰ سانتیمتر است البته این زخم ممکن است هر شکلی به خود بگیرد.
در حالت معمول، این زخم از یک لکه به یک سفت دانه و در نهایت به یک زخم تبدیل میشود. گاهی اوقات ممکن است چندین زخم در محل ظاهر شوند زمانی که این بیماری با ایدز همراه باشد ظهور چند زخم در محل رایج است. ممکن است زخمها دردناک یا حساس باشند (در ۳۰٪ موارد)، و یا ممکن است در محلی خارج از اندام تناسلی ظاهر شوند (بین ۲ تا ۷٪ موارد).
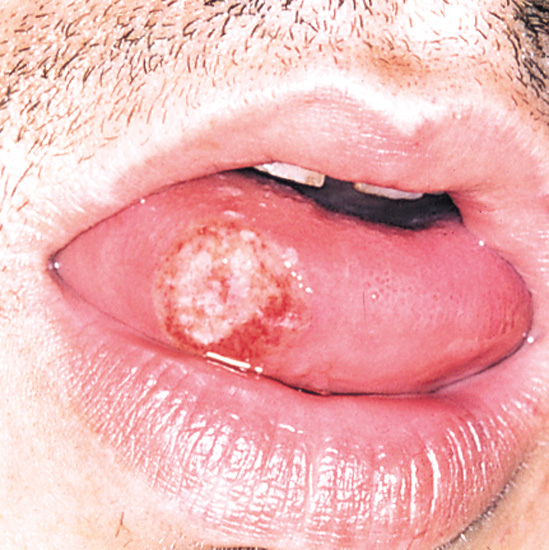
رایج ترین محل زخم در زنان گردن رحم ، در مردان دگر جنسگرا آلت تناسلی (۹۹٪ موارد) و در مردانی که با مردان دیگر آمیزش میکنند معمولاً مقعد و راستروده (۳۴٪ موارد) است معمولاً غدد لنفاوی (در ۸۰٪ موارد) در اطراف محل عفونت بزرگ میشوند. این اتفاق هفت تا ۱۰ روز بعد از شکلگیری شانکر رخ میدهد. اگر این زخم درمان نشود ممکن است سه تا شش هفته در محل باقی بماند.
2- علائم سفلیس در مرحله دوم
یک لکه پوستی با زخم قهوه ای به اندازه یک سکه کوچک نشانه مرحله مزمن سفلیس می باشد. این لکه پوستی 6-3 هفته بعد از ظهور شانکر در هر قسمتی از بدن ظاهر می شود. اگر چه این لکه ممکن است کل بدن را درگیر نماید، اغلب در کف دست و پا ظاهر می شود. به علت حضور باکتری فعال در زخم ها هرگونه تماس جنسی یا غیرجنسی منجر به انتشار عفونت می شود. لکه پوستی در طی چندین هفته یا ماه بهبود می یابد.
سیفلیس ثانویه تقریباً چهار تا ده هفته بعد از عفونت اولیه ظاهر میشود این در حالیست که بیماری ثانویه به شیوههای مختلفی ظاهر میشود و علایم آن غالباً پوست، غشاء مخاطی و غدد لنفاوی را درگیر میکند. ممکن است دانههایی متقارن، مایل به قرمز–صورتی، بدون خارش بر روی بدن و انتهای اندامها، از قبیل کف دست و پا ظاهر شوند. زخم ممکن است ماکولوپاپولار یا دانه چرکی باشد.
اگر عفونت درمان نشود مرحله ثانویه معمولاً 3 –2 هفته پس از ظهور زخم ها اتفاق می افتد.
علائم بیماری در این فاز به اشکال زیر بروز می کند.
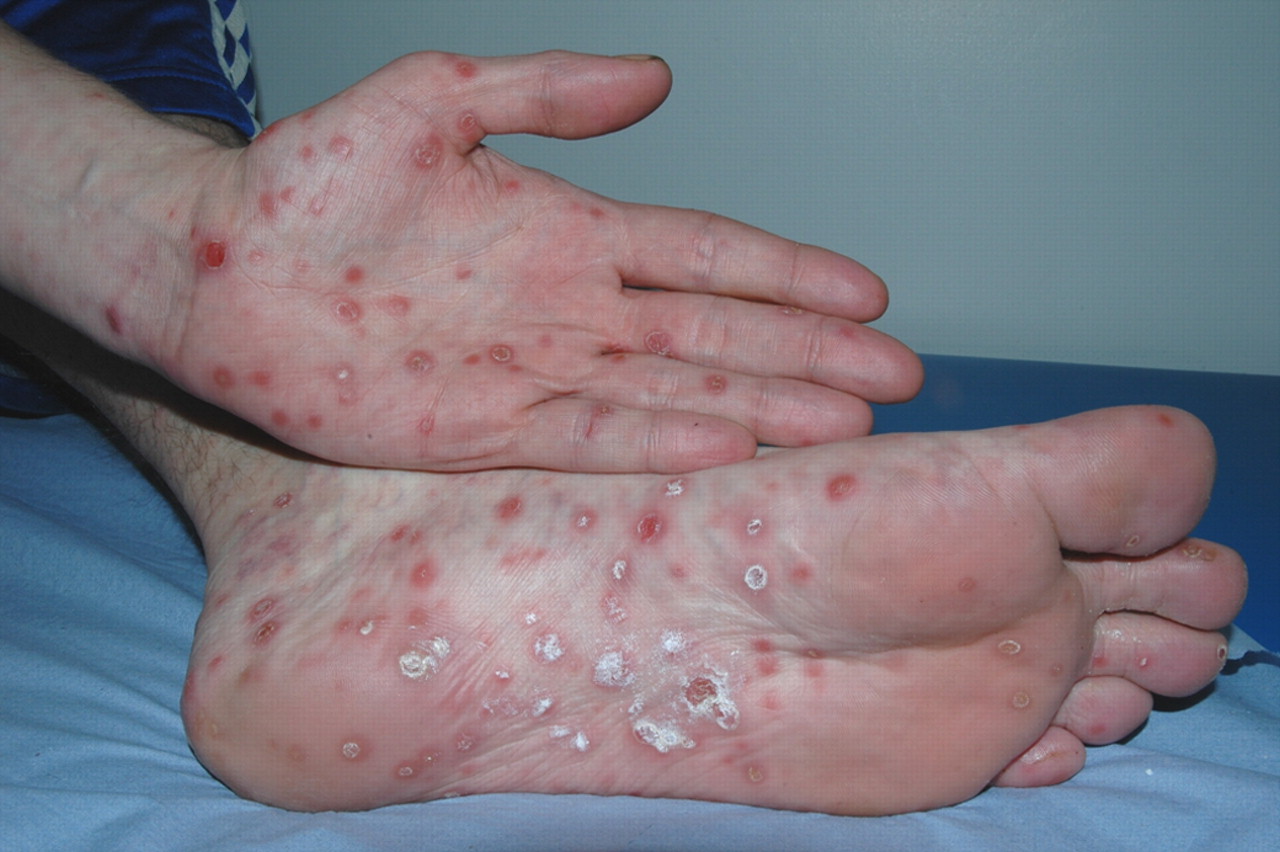
- ظهور جوش های سفلیس بدون خارش یا لکه هایی سراسر بدن
- ایجاد زخم های زگیلی در مهبل ( واژن ) و اطـراف مقعـد درهر دو جنس
- بیماری شبیه آنفولانزا احساس خسـتگی کـوفتگی و از دسـتدادن اشتها بـه همـراه تـورم غـدد ( تـورم غـدد ممکـن اسـتهفته ها یا ماه ها طول بکشد )
- لکههای سفید در سطح زبان یا کام
- از دست دادن مو به صورت لکه لکه (ریزش موی سکه ای منتشر)
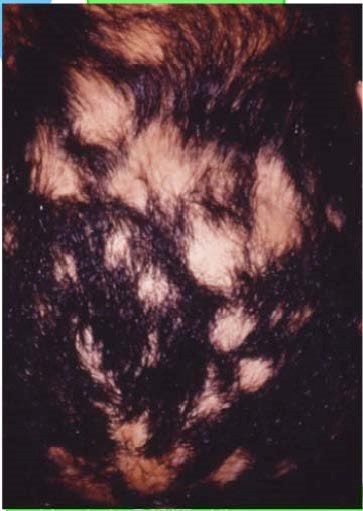
هنگامی که این علائم ظاهر می شـود سـیفلیس بسـیار واگیـر و مسـریاست . به شریک جنسی منتقل می شود. درمان در هر زمان در حین این دو مرحله اولیه سیفلیس، عفونت را درمان می کند. در غیر اینصورت بیماری وارد فاز بعدی شده که معمولا ممکن است تا سالها بدون علامت باقی بماند.
فاز نهفته و بدون علامت سیفلیس
در صورت عدم درمان ، فرد وارد مرحله نهفته بیماری می شود که در این مرحله مسری نیست و علائمی نیز ندارد.
در این مرحله هیچ علامت یا نشانه ای از عفونت ندارید. این مرحلـه بـه وسیله آزمایشات خونی تشـخیص داده مـی شـود، اگـر درمـان نشـوید،ممکن است تا مرحله پایانی سیفلیس علائمی نشان ندهیـد ودر مرحلـه آخر علایم تظاهر نماید. این مرحله 10 تا 15 سال ممکن است به طول انجامد.
سیفلیس نهفته به عنوان بیماریای مربوط به سرم شناسی تعریف میشود که عفونت بدون هیچ علائمی در آن مشاهده میشود. این بیماری همچنین در آمریکا یا به صورت زودرس (کمتر از ۱ سال بعد از سیفلیس ثانویه) یا دیررس (بیش از ۱ سال بعد از سیفلیس ثانویه) تعریف میشود انگلستان از یک دوره زمانی دو ساله برای زودرس بودن و دیررس بودن سیفلیس نهفته استفاده میکند. در سیفلیس زودرس ممکن است شاهد بازگشت علایم باشیم. سیفلیس نهفته دیررس بدون علائم است، و به اندازه سیفلیس نهفته زودرس واگیردار نیست.
3- علائم سفلیس در فاز سوم و مزمن بیماری
حدود یک سوم از افرادی که در مرحله ثانویه بیماری قرار دارند وارد مرحله پر عارضه ثالثیه می شوند. در این مرحله باکتری به ارگان هایی نظیر قلب، چشم ها، سیستم عصبی، استخوان ها، مفاصل و سایر نقاط بدن صدمه می رسانند. ممکن است این مرحله چندین سال و حتی برای دهه ها به طول بیانجامد. این مرحله از بیماری ممکن است منجر به بیماریهای مغزی، کوری و دیگر مشکلات عصبی، مشکلات قلبی و مرگ منتهی گردد.
تشخیص و درمان سیفلیس
نمونه ها باید زیر میکروسکوپ از نظر وجود باکتری بررسی شودو باید به آزمایشگاه برای بررسی فرستاده شوند. نتایج آزمایش طرف معمولاً یک هفته آماده می شود. در صورتی که آزمایشات مثبـت باشـند و بـه سیفلیس مبتلا باشید، پزشک بیماری را برای شما تشـریح میکنـد و بـهسؤالات شما در زمینه بیماری سیفیلیس پاسـخ خواهـد داد.همچنـین از شما درباره شریک یا شرکای جنسی سؤال خواهد نمود، تا در صورت نیاز آنها نیزتحت درمان قرار گیرند.
اگر در مراحل اولیه ی عفونت سیفیلیس باشید، باید از هرگونه مقاربت اعم از دهانی، مهبلی یا مقعدی بپرهیزید. همچنـین بایـد از مقاربـت بـاشریک جنسی تان و هر نوع زخم و جوش های پوسـتی تـا کامـل شـدن درمان جلوگیری کنید.
درمان سیفیلیس معمولاً با تزریـق پنـی سـیلین دوهفتـه طـول مـی کشـد.علاوه بر آن مصرف قرص یا کپسول آنتی بیوتیک در برخـی بیمـاران ضروری است. اگر نسبت به هر نوع آنتی بیوتیک آلرژی داریـد یـا درصورت اینکه احتمال می دهیدکه باردار هستید، بایـد حتمـاً پزشـک را آگاه کنید. به پایان رسانیدن دوره درمان بسیار مهم است. در صـورت قطع درمان باید درمان را از اول شروع کنید. پس از پایان درمان بـرای آزمایشات خونی در فواصل معینی باید به پزشک مراجعه گردد.
پیشگیری از سیفلیس
تا سال ۲۰۱۰ هیچ نوع واکسن موثری برای پیشگیری از این بیماری وجود نداشته است پرهیز از تماس فیزیکی با شخص مبتلا و همچنین استفاده صحیح از کاندوم در کاهش خطر انتقال سیفلیس موثر است. البته استفاده از کاندوم به طور کامل خطر ابتلا را از بین نمیبرد بنابراین مراکز کنترل و پیشگیری بیماری روابط تک همسری درازمدت و دوطرفه با فرد سالم و پرهیز از استفاده موادی از قبیل نوشیدنی های الکلی و سایر موادی که موجب افزایش رفتارهای جنسی پرخطر میشوند را توصیه میکنند.
میتوان از طریق غربالگری مادران در طول دوران بارداری و درمان کسانی که مبتلا هستند از ابتلای نوزادان به سیفلیس مادرزادی پیشگیری کرد. کارگروه طب پیشگیری آمریکا USPSTF بر غربالگری جهانی همه زنان باردار به شدت تاکید دارد، این در حالیست که سازمان بهداشت جهانی توصیه میکند که باید همه زنان در اولین بررسیهای پیش از زایمان و نیز مجدداً سه ماه بعد مورد آزمایش قرار گیرند اگر جواب آزمایش مثبت بود، آنها باید به همسران خود توصیه کنند که تحت درمان قرار گیرند البته، سیفلیس مادرزادی همچنان در کشورهای در حال توسعه شیوع دارد، چرا که در این کشورها بسیاری از زنان اصلاً از مراقبت قبل از تولد بهرهمند نیستند، و کسانی هم که از مراقبتهای قبل از تولد برخوردار هستند مورد غربالگری قرار نمیگیرند.
این مسئله هنوز به ندرت در کشورهای توسعه یافته اتفاق میافتد، چراکه در این کشورها کسانی که مستعد ابتلا به سیفلیس (از راه استعمال دارو، غیره) هستند دست کم در دوران بارداری تحت مراقبت قرار میگیرند. به نظر میرسد در کشورهایی با درآمد کم یا متوسط، اقداماتی در جهت افزایش دسترسی مردم به آزمایشهای در کاهش نرخ ابتلا به سیفلیس مادرزادی موثر بوده است.
توصیه های من:
در صورتی که خود یا همسرتان مبتلا بهضایعات مشکوک و جوش های چرکی روی آلت یا جوش زیر پوستی در ناحیه تناسلی هستید:
- حتما با تیم درمانی خود مشورت کنید.
- به هیچ عنوان جوش ها یا ضایعات را فشار ندهید یا نترکانید زیرا این اقدام باعث تشدید آسیب به بافت های مجاور و گسترش عفونت می گردد.
- از لباس های زیر کشاد و نخی استفاده کنید.
- شستشوی مداوم و خشک کردن مناسب ناحیه آلت تناسلی و کشاله ران بسیار کمک کننده است.
- به هیچ عنوان خودسرانه اقدام به درمان یا کندن جوش ها نکنید.
- به هیچ عنوان از تیغ برای از بین بردن موهای زائد این ناحیه استفاده نکنید.
- از تماس جنسی بدون محافظ اجتناب کنید.
- حتما برای تشخیص نوع ضایعه و بررسی ریسک احتمالی به پزشک مراجعه کنید.
- ممکن است نیاز به نمونه برداری و ارزیابی آزمایشگاهی باشد .
دکتر عباس انتظاری متخصص طب پیشگیری


